Le système urinaire
1. GENERALITES SUR L’APPAREIL URINAIRE
Le système urinaire se compose d’un ensemble d’organes qui fabriquent l’urine et l’évacuent en dehors du corps.
Il comprend deux parties distinctes : le haut appareil situé dans l’abdomen avec les reins et les uretères et le bas appareil avec la vessie et l’urètre, située dans le petit bassin.
Ce système est chargé:
- du maintien de l'homéostasie, c'est-à-dire la permanence et la constance du milieu intérieur: tension osmotique, équilibre acido-basique, équilibre hydro électrolytique.
- de l'élimination de déchets toxiques provenant des différents métabolismes et notamment du catabolisme des protides (urée).
- Il intervient dans la synthèse de la vitamine D (calcémie) et de l'érythropoïétine (hémoglobine).
Dans cet article nous traiterons plus particulièrement de l’urètre et de la vessie.
2. DEVELOPPEMENT VESICAL
Le développement vésical commence vers la 4-5e semaine. La vessie et le rectum communiquent et ne sont pas encore séparés. Le développement de la cloison recto vésicale est plus tardif. Le trigone se développe de manière concomitante à l'urètre et sera intégré à la vessie en même temps que les uretères.
Vers la 10e semaine, la vessie présente une forme cylindrique, sa paroi postérieure est plus épaisse. Dès la 12e semaine, la musculature vésicale lisse se développe de manière plus abondante, en particulier à la base de la vessie.
3. LE PLANCHER PELVIEN
Le plancher pelvien est situé dans la partie inférieure du bassin et forme avec les os le bas de la cavité abdominale. Il contient l’urètre, le vagin et le rectum.
Le plancher pelvien est un dispositif puissant et complexe de muscles, de nerfs et de ligaments. C’est grâce à eux que nous contrôlons la fermeture de la vessie, du vagin et des intestins. Ce dispositif maintient en outre les organes en place. Les muscles du plancher pelvien sont habituellement contractés, et leur décontraction permet d’uriner, de déféquer et d’avoir des rapports sexuels.
4. L’URETRE
L'urètre est un conduit unique qui part du col vésical et permet à l'urine d'être excrétée de l'organisme. L'urètre se termine par le méat urinaire localisé à l'extrémité du pénis chez l'homme et au milieu de la vulve chez la femme.
L'urètre de la femme transporte uniquement de l'urine tandis que celui de l'homme véhicule l'urine et le sperme.
Deux sphincters contrôlent l'écoulement de l'urine:
- Le sphincter lisse urétral interne est constitué de musculature lisse (prolongement de fibres musculaires du muscle détrusor de la vessie).
- Le sphincter strié du périnée externe, qui est constitué de musculature squelettique.
Le contrôle de ces 2 sphincters est indispensable pour la miction (cf. chap. 6)
Les parois de l'urètre sont formées histologiquement de 3 couches:
- une muqueuse.
- une musculeuse lisse.
- une adventice.
5. LA VESSIE
5.1 Anatomie
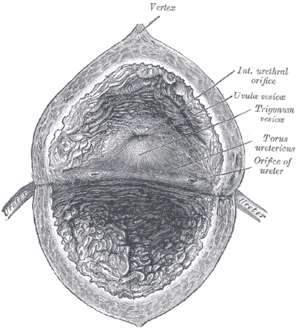
Vue intérieure de la vessie montrant l'urothélium qui tapisse l'intérieur de la vessie, et le détrusor en coupe.(2)
La vessie est un organe musculaire creux dont la fonction est de recueillir l'urine terminale produite par les reins et de la stocker entre les mictions. C'est un organe très extensible et élastique.
L'urine arrive dans la vessie par les uretères, et est émise via l'urètre.
Sa forme dépend de son état de réplétion. Quand elle est vide ou qu'elle contient peu d'urine elle est « aplatie ».
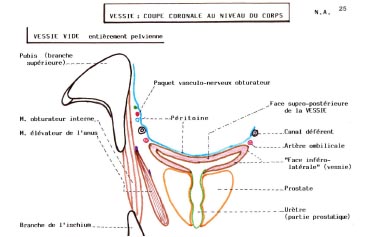
La vessie vide est aplatie (3)
Quand l'urine commence à s'accumuler, la vessie se dilate progressivement, à l’exception du trigone vésical qui reste fixe.
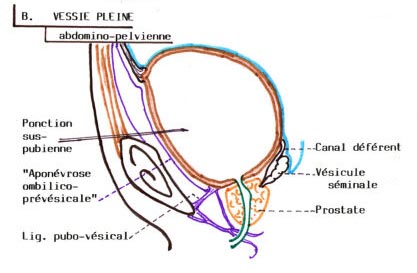
Vessie pleine (4)
Sa capacité, différente d’une personne à l’autre, varie entre 350 et 700 ml dans une vessie saine.
L’écoulement de l’urine se fait ensuite par l’urètre qui relie le col de la vessie au méat urétral. Chez la femme il mesure un peu plus de 5 cm, chez l’homme environ 25cm cm.
La vessie est constituée de 2 parties:
- Le col vésical, partie inférieure de la vessie, est l'ouverture de la vessie sur l’urètre, entourée du sphincter vésical. Ce sphincter (muscle circulaire) permet l'ouverture et la fermeture au moment de l'émission des urines. Chez l’homme ce col repose sur la prostate. Cette zone contient également l’ouverture des 2 uretères. Le trigone vésical, ou trigone de Lieutaud, zone fonctionnelle importante, est un espace fixe délimité par ces trois orifices (urètre et 2 uretères). Il joue un rôle important car c’est la pièce musculaire maîtresse contrôlant les orifices urétéraux et le col vésical.
- Le corps de la vessie, ou dôme vésical, est la partie mobile et globuleuse distendue par l'urine, véritable chambre d'expansion, s'adaptant à chaque instant à son contenu et se contractant en force pour expulser l'urine au moment de la miction. Il s'élève dans la cavité abdominale, en refoulant les intestins à mesure qu’il se remplit. L'épaisseur de la paroi vésicale ne dépasse pas 2 millimètres dans l'état de distension moyenne ; elle est d’environ 0.5 centimètres lorsque la vessie est vide.
5.2 Histologie
Les parois vésicales sont formées de quatre couches : adventice, musculeuse, celluleuse et muqueuse. De l’extérieur vers l’intérieur, on trouve :
- L'adventice entoure la vessie et fusionne sur la face postérieure avec la séreuse péritonéale. Elle contient de nombreuses fibres élastiques.
- La couche musculeuse est formée de trois couches de fibres musculaires lisses. Très nombreuses au niveau du col, les fibres musculaires forment de gros faisceaux dont l'ensemble constitue le sphincter vésical.
- La couche celluleuse est une mince lamelle de tissu conjonctif qui unit la musculeuse à la muqueuse; on l'appelle encore couche sous muqueuse. Elle est riche en terminaisons nerveuses sensitives.
- La couche muqueuse, rosée, comprend un épithélium transitionnel particulier appelé urothélium. Cet épithélium très spécifique doit en effet s’adapter non seulement aux variations de volume de la vessie mais aussi être imperméable à l’urine. La muqueuse de la base de la vessie est plus blanche et plus lisse; comme nous l’avons vu plus haut, elle forme, entre l'orifice de l'urètre et ceux des uretères, une surface triangulaire, le trigone vésical. Sur les autres points de l'intérieur de la vessie, on voit des saillies longitudinales formées par les faisceaux musculaires, limitant des dépressions plus ou moins profondes .
Cet urothélium est polymorphe, c'est-à-dire qu’il change d’aspect en fonction de l’état de vacuité ou de réplétion des voies urinaires et son épaisseur dépend donc de l'extension de la voie urinaire qu'il tapisse.
Lorsque la vessie est vide, on observe une couche dense de petites cellules cubiques basales, une couche de cellules intermédiaires de forme polygonale et une couches de cellules superficielles en forme de parapluie (cellules de recouvrement) qui jouent un rôle important de protection envers l'urine.
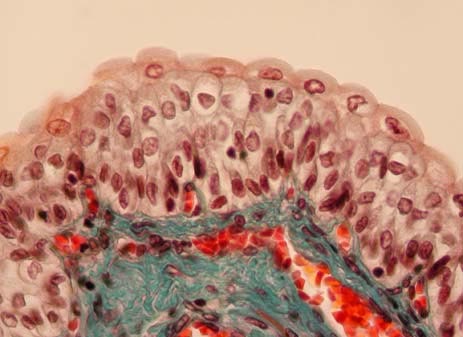
Epithélium de transition (urothélium): vessie vide (5). On observe une couche de cellules basales, une couche de cellules intermédiaires et une couche de cellules superficielles en forme de parapluie (cellules de recouvrement).
Des lymphocytes sont aussi visibles dans les espaces intercellulaires.
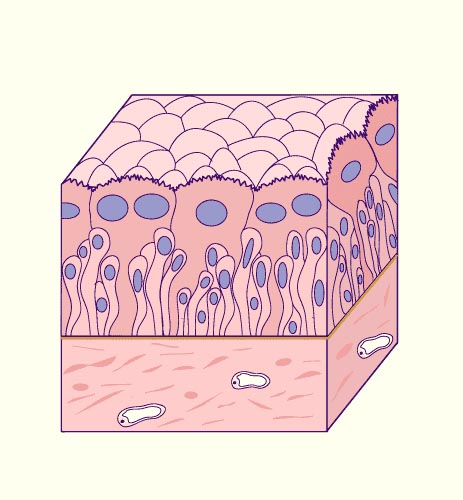
Vessie vide (6) .
Lorsque la voie urinaire est pleine l'épithélium s'étire et devient moins épais. Les cellules sont aplaties.
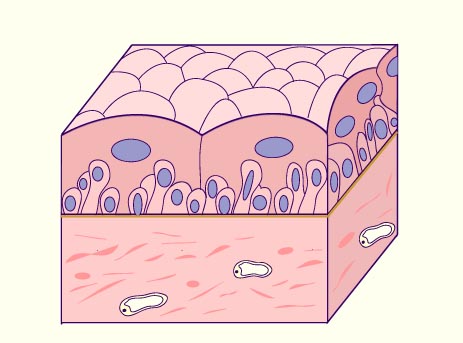
Vessie pleine, on observe bien l’étirement des cellules. (7).
La membrane cytoplasmique des cellules qui protége l’épithélium des substances toxiques contenues dans l’urine est épaissie sur leur sommet et contient une grande quantité de cérébrosides (variété de lipide). Cette membrane épaissie forme comme de petites plaques articulées, rigides et étanches qui s’articulent les unes contre les autres ; Quand l’épithélium se plisse à la manière d’un accordéon lors de la contraction vésicale, les zones charnières s’enfoncent sous forme de fentes entre les cellules épithéliales. Grâce à ce mécanisme, l'absorption de la muqueuse vésicale est nulle. Il devrait en tout cas en être ainsi, puisque l'urine est un liquide toxique.
Mais l’imperméabilité porte également sur les espaces intercellulaires. Ces petites zones charnières, sont, à leur niveau, des complexes de jonction empêchant la pénétration de l’urine dans la paroi.
Cette couche mucineuse, secrétée par les cellules de l’urothélium est constituée en grande partie de glycosaminoglycanes (GAG). Il en existe plusieurs : l'acide hyaluronique, le chondroïtine-sulfate, l'héparane-sulfate et l'héparine. Chaque glycosaminoglycane se lie sur un noyau protéique (une protéine), et forme les protéoglycanes. Ces longues chaînes qui forment la couche mucineuse protègent la vessie contre les bactéries et les toxines contenues dans l’urine.
5.3 Glycosaminoglycanes et cellules mastocytaires
Les recherches n’ont pas encore permis de déterminer le rôle exact des glycosaminoglycanes (GAG) dans la CI, mais l’une des hypothèses est que la couche mucineuse présente sur l’urothélium est altérée et que les composants de l’urine agissent alors en tant que facteurs irritants sur la paroi. Un grand nombre de terminaisons nerveuses sensitives se trouvent dans la couche sous muqueuse.
La couche muqueuse, habituellement rosée, n’étant plus protégée, est alors «attaquée» et se couvre de glomérulations (ou pétéchies), qui sont des hémorragies cutanées caractérisées par de petites taches rouges violacées, allant de la taille d’une tête d’épingle à un demi centimètre. Lors d’une cystoscopie, la distension vésicale permet de voir cette muqueuse hyperhémiée – par plaques ou sur toute la surface – se mettre à saigner, signe distinctif d’une CI.
Au fur et à mesure que la vessie se distend, une surface vésicale de plus en plus grande se trouve en contact avec les substances irritantes, intensifiant ainsi la douleur. La personne cherche donc à garder le volume vésical le plus petit possible pour minimiser la douleur, d’où une augmentation de la fréquence mictionnelle.
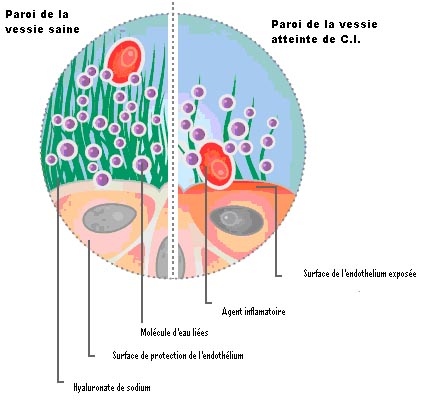
Parois d’une vessie saine et d’une vessie atteinte de CI (8)
Les ulcères de Hunner, environ 10% des cas de CI, touchent la paroi vésicale plus en profondeur et se manifestent sous la forme de taches brun/rouge sombre.
L’autre théorie principale sur l’étiologie de la cystite interstitielle inclut des anomalies des cellules mastocytaires. On trouve des cellules mastocytaires particulières dans le système digestif et dans la vessie. Chez un grand nombre de personnes souffrant de CI, on a découvert ces cellules en plus grande quantité dans la paroi vésicale. Ce sont des cellules immunitaires impliquées dans les réactions allergiques et elles sont qualifiées de cellules « starter » de la réaction allergique, même si elles n’en sont qu’un maillon.
Elles fabriquent des granules comprenant des médiateurs chimiques, comme la sérotonine, l’histamine ou l’héparine puis, lorsqu’elles entrent en contact avec un allergène, elles libèrent ces médiateurs par un phénomène de dégranulation et provoquent l’apparition de nombreux symptômes allergiques très variables d’un individu à l’autre.
6. LE MECANISME DE LA MICTION
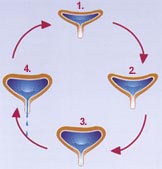
Cycle de remplissage et de vidange de la vessie (9)
La miction, qui est sous le contrôle du système nerveux neurovégétatif (automatique), se déroule en 4 phases :
- La vessie se remplit: l’urine émise par les reins est évacuée dans la vessie par l'intermédiaire des uretères. Durant le remplissage la pression qui règne à l'intérieur de la vessie est basse et le muscle vésical se laisse distendre. À cet instant le muscle qui constitue le sphincter au niveau du col vésical est contracté et entraîne la fermeture de ce sphincter. Ce mécanisme est à l'origine de la continence vésicale et est sous le contrôle de la volonté. (l'individu se retient d'uriner).*
- Stockage : En principe les mécanismes neurologiques (cf. ci-dessous) déclenchent l’envie d’uriner autour de 200 à 400 ml. La résistance du sphincter vésical permet à l’urine de rester à l’intérieur de la vessie, malgré la pression présente pendant toute la partie du remplissage.
Le mécanisme neurophysiologique est le suivant :
Un stimulus -la sensation de remplissage de la vessie - constitue ce que l'on appelle un influx afférent sensoriel qui est transmis à une région de la moelle épinière se trouvant juste en arrière de la vessie, soit les racines nerveuses sacrées S2 à S4. L'influx nerveux efférent retourne vers la vessie par l'intermédiaire de nerfs portant le nom de nerfs parasympathiques. - Vidange : la contraction de la musculeuse, parallèlement au relâchement des muscles sphinctériens de l’urètre, va permettre de faire diminuer la pression intra vésicale, « poussant » l’urine vers l’extérieur, ce qui entraîne la vidange de la vessie et l'évacuation de l'urine par l'urètre.
- À la fin de la miction les sphincters se ferment, rétablissant la pression à l'intérieur de l'urètre. Dès cet instant ce mécanisme permet à la vessie de se remplir à nouveau.
En dehors de ce mécanisme neurologique automatique, involontaire, d’autres influx afférents prennent la direction du cerveau. Grâce à ces influx, les individus ressentent la nécessité d'uriner. Les muscles sphincters de l'urètre et les muscles élévateurs de l'anus sont des muscles squelettiques donc sous le contrôle de la volonté. C'est la raison pour laquelle les individus sont susceptibles de choisir de garder les urines ou au contraire d'uriner quand ils le désirent.
7. L’URINE
L'élaboration de l'urine se fait grâce aux néphrons, les unités fonctionnelles du rein. Chaque minute, 600ml de sang arrivent dans chaque rein par l'artère rénale. Cela correspond à environ 20% du débit cardiaque, soit environ 1600 litres en 24h.
Le rôle de l’urine est l’élimination des déchets: urée, créatinine (constituant de base des muscles retrouvée également dans le sang), médicaments, toxiques.
Son rôle est également de maintenir les constantes de l'organisme grâce à une régulation des quantités d'eau et de sels minéraux qui sont éliminés.
les reins effectuent une filtration sélective en gardant les grosses molécules utiles à l’organisme et en laissant passer les petites molécules comme le sodium ou le glucose (sucre). Quant à l’urée et la créatinine, éminemment toxiques pour l’organisme, elles ne doivent pas s’accumuler dans le sang et sont constamment éliminées par les urines, même quand leur taux sanguin est bas.
L’eau compose 95 % de la quantité totale de l’urine, les 5 % qui restent sont donc constitués, à des concentrations plus ou moins fortes suivant les capacités de filtration des reins, d’urée, de chlorure de sodium, de créatinine et d’acide urique, de l’ammoniaque, des électrolytes ainsi que des toxiques exogènes. L'urine ne contient normalement pas de protéines, ni de glucides ou de lipides. La présence de ces substances dans l'urine est un indice d'une pathologie.
Anomalie de l'urine :
Présence de sang (hématurie) macroscopique (urine rouge) ou microscopique. Présence de protéines (albumine)
Composition chimique moyenne (en g par l) :
- Eau : 950.
- Matières minérales : chlorures 11, phosphates 3, sulfates 3, sels minéraux divers 3.
- Matières organiques : urée 25, acide urique 0,5, urobiline 0,05, divers 4.
Article rédigé par Nicole Honegger, revu par le professeur Christian Saussine (CHU Strasbourg)
Références des illustrations :
(2) Wikipédia
(3) (4) (9) © Université de Bretagne Occidentale
(5) (6) (7) Unité d’histologie, Faculté des Sciences, Université de Fribourg (Dr. Manuèle Adé-Damilano).
(8) Document Bioniche Inc.



 Nous adhérons aux
Nous adhérons aux 

